 医療用直線加速器 |
 ヘリカル式強度変調放射線治療装置 |
放射線治療は、エネルギーの高い放射線を使用し体表面や体内にある病巣を治療します。放射線は目に見えず、痛みや熱さなど何も感じません。
手術すれば大きな傷跡が残ったり、体の外観や機能が損なわれたりするような場合でも、放射線治療では副作用を最小限に抑えて治療することが可能です。
また、治療室には放射線腫瘍医、診療放射線技師、看護師が常駐し、安心、安全かつ高精度の放射線治療を提供できるよう努めています。
放射線治療には大きく分けて体の外から放射線を照射する外部照射と、放射線の出る物質を体に入れて治療する内部照射があります。
放射線治療として最も多くの患者さんに用いられているのが外部照射です。
当院では、3台の外部照射装置が稼働しており、様々な部位・疾患に対して照射を行っています。
子宮頸癌に対して膣からアプリケータという小さな器具を入れて治療を行う腔内照射と前立腺に直接針を刺入して行う組織内照射があります。
照射する部位によっては、入院して治療を行うこともあります。
放射線腫瘍医が診察し、検査画像や検査結果をもとに放射線治療の適応や治療方針を決定します。
当院では専用の位置決めCT装置を用いて撮影を行い、治療計画を立てます。
外部照射の場合は、治療計画時に照射部位の皮膚に印を付けます。
頭部や頸部の場合にはシェルというお面のような専用の固定具を作ります。
また、照射部位によって様々な固定具を使用して照射を行います。
放射線腫瘍医により治療計画された病変に対し、診療放射線技師が照射を行います。
毎回の照射は、基準となる位置(皮膚上)に付けた印に正確に合わせて行います。
入室から退室までの時間は外部照射でおよそ5~10分、内部照射で1時間くらいの時間を要します。
初回の照射のみ、照射位置の確認等のために少々時間がかかります。
照射中は、放射線による痛みや熱さなどは何も感じません。
放射線治療中は週1回、放射線腫瘍医による診察があります。
放射線治療終了後、数か月ごとに診察が必要となります。
乳房温存手術後、残った乳房全体に対し通常25回の照射をします。
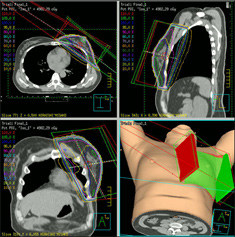 線量分布 |
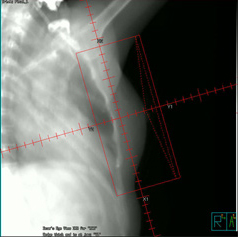 位置決め画像 |
腫瘍組織に放射線を集中させる照射方法です。
周囲の正常組織への余分な照射を減らすことができるため、より多くの放射線を腫瘍に照射することが可能になります。
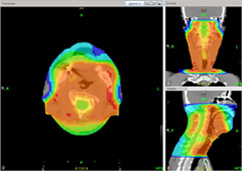 線量分布 |
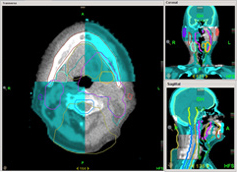 位置決め画像 |
前立腺は、膀胱と直腸の間に挟まれている臓器なので、膀胱の大きさ(尿量)や直腸の大きさ(ガスや便)が変化すると前立腺が動いてしまう可能性があります。
当院では、前立腺内に金属マーカを挿入することで、正確な位置決めを行っています。
 放射線治療用マーカ |
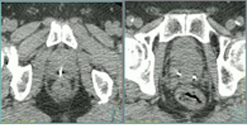 前立腺CT画像 |
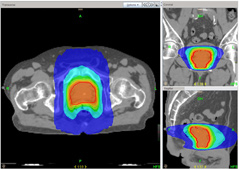 線量分布 |
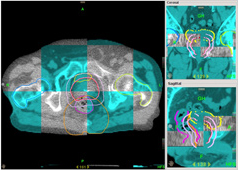 位置決め画像 |
通常、外部照射と腔内照射の併用で行われます。
腔内照射は、原発病巣を対象にして治療が行われます。子宮と膣の中にアプリケータを入れて、直接病巣に放射線を照射する効果的な方法です。
 遠隔操作式小線源治療装置 |
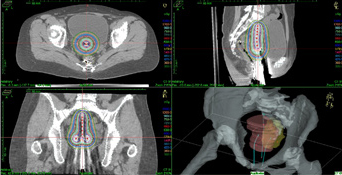 腔内照射線量分布 |
高い線量率(HDR:High Dose Rate)を持つ密封放射性同位元素192Irを使用します。
前立腺内へ挿入したガイド針(アプリケータ)を通し、前立腺内のがん病巣へ放射線を照射します。
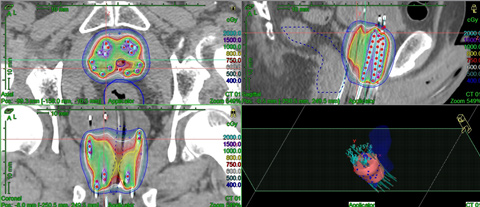
前立腺組織内照射線量分布
非常に弱い放射線を出すヨウ素125(125I)治療用密封小線源を50~100個程度前立腺内に挿入し、前立腺内のがん病巣へ放射線を照射します。
線源は、永久に前立腺内に残りますが放射能は徐々に弱まり、1年後にはほとんどゼロになります。
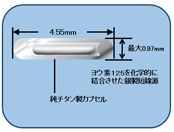 125I治療用密封小線源模式図 |
 125I治療用密封小線源 |
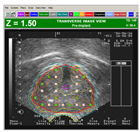 前立腺組織内照射線量分布 |